Стале навчання
Корисні перинатальні тези
Є сльози, які можуть вбити (з книжки "Люди чи Боги / Ludzie czy Bogowie")
Цитати з 2-го видання польської книжки «LUDZIE CZY BOGOWIE»,  що містить 27 розмов з найвідомішими польськими лікарями (Dariusz Kortko, Krystyna Bochenek, видавництво AGORA SA, початок матеріалу див. у No9 (66), No1(67) медичного часопису "З турботою про Жінку"; переклад Олексія Соловйова.
що містить 27 розмов з найвідомішими польськими лікарями (Dariusz Kortko, Krystyna Bochenek, видавництво AGORA SA, початок матеріалу див. у No9 (66), No1(67) медичного часопису "З турботою про Жінку"; переклад Олексія Соловйова.
Професор Piotr Morciniec, священнослужитель, біоетик, секретар Товариства Біоетиків Центральної Европи, викладач Опольського університету, душпастир медичних спільнот. .jpg)
Люди мають претензії, що лікар не зробив «усього»,що мав би. Бо якби зробив, їх близькі б не померли... Оскаржують лікарів за фахові помилки. У високоцивілізованому світі тепер щораз більше лікарів опиняються на лавах підсудних,тільки дев’яносто відсотків тих процесів насправді є справами о нездійсненних очікуваннях, о збуренні віри щодо можливостей медицини.
Тепер у медицині з’явився контракт. Пацієнт сплачує послугу й вимагає. Такий зв’язок закреслює дуже важливий елемент, без якого процес лікування стає дуже важким – довіру. Її замінив попит. Ментальність контракту створює з пацієнта клієнта для лікаря,а той клієнт жадає відшкодування у разі невідповідності його очікуванням....
Лікарі мовчать щодо гіпердіагностики ризиків, кажуть пацієнти (Physicians Mum About Overdiagnosis Risks, Patients Say)
Розміщено у Павутинні у жовтні 2013; джерело - Medscape OB/GYN & WOMEN'S HEALTH, http://www.medscape.com/viewarticle/813034?nlid=36883_2043&src=wnl_edit_medn_obgy&spon=16 (за першоджерелом: JAMA Intern Med. 2013;173(22):2086-2087); автор: Laurie Barclay, MD; переклад Олексія Соловйова.
Клініцисти можуть не розповідати більшості пацієнтів про ймовірність гіпердіагностики та непотрібного лікування внаслідок просівних досліджень з метою пошуку раку, згідно оприлюднених 21 жовтня 2013 у JAMA Internal Medicine результатів дослідження
«Просіювання (screening) для пошуку раку можуть бути корисними: знаходити на ранніх стадіях розвитку справжній рак, придатний для лікування. Проте, воно також може шкодити – шляхом гіпердіагностики й непотрібного лікування» - пишуть Odette Wegwarth, PhD, та Gerd Gigerenzer, PhD, з Max Planck Institute for Human Development у Берліні, Німеччина. «Гіпердіагностикою є знаходження псевдохвороб – аномалій, що відповідають визначеним для просівних досліджень патологічним ознакам раку, але ніколи не прогресують до симптомів раку. Наслідком гіпердіагностики стає непотрібне лікування – хірургія, хіміотерапія або радіотерапія, що не надає пацієнтам користі, а лише шкідливі бічні ефекти».
Науковці виконали загально-національне online опитування 317 чоловіків і жінок зі США, віком від 50 до 69 років, які не мали в анамнезі раку та які попередньо були запрошені своїми лікарями для проходження просівних досліджень з метою пошуку раку. У цьому дослідженні пацієнтів запитували, чи їх лікарі повідомляли їм про ризики гіпердіагностики та непотрібного лікування, та яка частка гіпердіагностики може бути прийнятною для них щодо рішення розпочати чи продовжити пошук можливого раку.
Дослідження показало, що 17,0% пацієнток не проходили рутинних обстежень для пошуку раку, 19,9% повідомили про здійснення 1 обстеження, 36% повідомили про 2, а 27,1% повідомили про 3 чи більше рутинних обстежень з метою пошуку ознак раку. Найпоширенішим обстеженням у жінок була мамографія. Серед чоловіків найчастішими обстеженнями виявились колоноскопія/сігмоідоскопія та дослідження вмісту простат-специфічного антигену.
Лише 30 учасників (9,5%) опитування повідомили, що їхні лікарі поінформували їх про ймовірність гіпердіагностики та непотрібного лікування, хоча 80% пацієнтів висловились, що вони б хотіли почути про можливі небезпеки ще перед обстеженнями для пошуку раку. Більше половини (51,2%) пацієнтів повідомили, що вони б не бажали починати обстеження з метою пошуку раку, які б мали в результаті більше 1 особи з непотрібним лікуванням на кожне 1 врятоване від смерті внаслідок раку життя.
Проте, 58,9% пацієнтів повідомили, що вони б продовжили рутинні обстеження для пошуку раку, які вони вже розпочали здійснювати, навіть у тому разі, якби це обстеження призводило до 10 людей з непотрібним лікуванням на кожне 1 врятоване від смерті внаслідок раку життя.
«Більшість учасників нашої групи, які пройшли рутинні обстеження для пошуку раку, повідомили, що їх лікарі не повідомили їм про можливу гіпердіагностику та непотрібне лікування - пишуть автори дослідження. – З тих, хто одержав від лікарів інформацію про непотрібне лікування, лише меншість мала нереалістичні сподівання щодо ступеня того ризику. Велика кількість непоінформованих пацієнтів може бути пояснена великою кількістю лікарів, які самі мало знають про шкоди скринінгу (The large number of uninformed patients might be explained by a large number of physicians who themselves know little about screening harms)».
Науковці порадили медичним викладачам підвищити якість навчання щодо просівних досліджень (screening), а редакторам медичних часописів – примушувати авторів чітко повідомляти про непотрібні лікування, коли вони оприлюднюють результати досліджень щодо ефективності просівних досліджень з метою пошуку раку.
У своїх супутніх коментарях H. Gilbert Welch, MD, MPH, з Dartmouth Institute for Health Policy and Clinical Practice у Lebanon, New Hampshire, відзначив можливі обмеження цього дослідження. Вони включають узагальнення, хиби дизайну опитування, складнощі розуміння відповідачами одержаних чисел, можливе переобтяження пояснень шкоди від гіпердіагностики та непотрібного лікування.
«Мають бути залученими инші науковці, які б дослідили, як наші пацієнти можуть ліпше зрозуміти компроміси та як ми можемо вивчити їх бажання» - пише д-р Welch.
«Будь то простат-специфічний антиген, мамографія чи скринінг колоно-ректального раку, є багато невизначеності щодо їх переваг та шкоди» - продовжив він.
«Отже, нам слід подумати з приводу надання пацієнтам правдоподібних меж – не поодиноких цифр – для пояснення переваг та недоліків скринінгу раку».
Це дослідження було підтримано Harding Center for Risk Literacy при Max Planck Institute for Human Development. Автори й коментатор заявляють про відсутність відповідної фінансової зацікавлености.
(Додатково від тлумача й упорядника цього розділу Олексія Соловйова: ці тези, на моє переконання, є вкрай корисними не лише з погляду безпосередньо розглянутого питання щодо пошуку ракових захворювань та можливої гіпердіагностики та неподтрібного лікування; ще більшого й моторошного значення набуває підняте питання, якщо ми замість "скринінг раку" напишемо "пренатальний скринінг", а замість "непотрібного лікування" візьмемо до уваги "переривання бажаної вагітности" зі здоровим плодом, про якого думають, що він хворий! Для тих, хто вважає це перебільшенням, наводжу непоодинокий, але останній приклад з власної практики. Лише за три дні до перекладу цих тез до нашої клініки, можна сказати, випадково за власним бажанням звернулася жінка з бажаною вагітністю у терміні 12 тиж., яку ВЖЕ СКЕРУВАЛИ НА ПЕРЕРИВАННЯ ВАГІТНОСТИ лише на підставі непомітної під час УЗД носової кістки, БЕЗ будь-якого дослідження хромосомного набору плода або хоча б торочкової оболонки, себто, БЕЗ ДІАГНОЗУ!!!
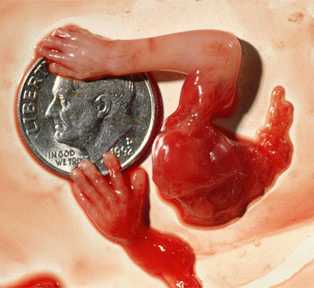
Тому такою актуальною для просівних досліджень 1-го триместру /та й 2-го також!/ - так званих "скринінгів" - має цитата з наведених тез: "Велика кількість непоінформованих пацієнтів може бути пояснена великою кількістю лікарів, які самі мало знають про шкоди скринінгу"!)
Репродуктивні й положничи наслідки після радикального черевного видалення шийки матки при ранніх стадіях раку шийки в серії з 31 вагітності (Reproductive and Obstetric Outcomes After Radical Abdominal Trachelectomy for Early-Stage Cervical Cancer in a Series of 31 Pregnancies)
Розміщено у Павутинні у серпні 2013; джерело - Medscape Multispecialty, http://www.medscape.com/viewarticle/808446 (за першоджерелом: Hum Reprod. 2013;28(7):1793-1798); автори: Hiroshi Nishio, Takuma Fujii, Juri Sugiyama, Naoaki Kuji, Mamoru Tanaka, Toshio Hamatani, Kei Miyakoshi, Kazuhiro Minegishi, Hiroshi Tsuda, Takashi Iwata, Kyoko Tanaka, Takeshi Fukuchi, Yuji Takehara, Yasunori Yoshimura, Daisuke Aoki; переклад Олексія Соловйова.
Питання дослідження: Які репродуктивні й положничи наслідки у пацієнток, яким здійснили радикальне черевне видалення шийки матки (radical abdominal trachelectomy [RAT]) при ранніх стадіях раку шийки?
Підсумкова відповідь: Якщо радикальне черевне видалення шийки матки було здійснено до очікуваної вагітности, внаслідок відповідного лікування була одержана частота вагітности у 36,2%, і 71,4% цих жінок народили у ≥32 тижнів вагітности
Що є вже відомим: Репродуктивні й положничи наслідки після радикального піхвового видалення шийки матки (radical vaginal trachelectomy [RVT]) є добре документованими; натомість наслідки після радикального черевного видалення шийки матки ще не були добре досліджені
Дизайн дослідження, об’єм, тривалість: це ретроспективне когортне дослідження пацієнток в одній установі, яким було виконано радикальне черевне видалення шийки матки і які завагітніли. Вивчалися репродуктивні й положничи наслідки 114 пацієнток після радикального черевного видалення шийки матки у період від вересня 2002 року до грудня 2010 року. Були задокументовані жінки репродуктивного віку з раком шийки матки ранньої стадії, які бажали б зберегти свою плідність
Введення. Останніми роками рак шийки матки набув друге місце посеред найпоширеніших злоякісних пухлин у жінок, і число пацієнток з ранньою стадією раку впродовж дітородного періоду життя зростає (Jemal et al., 2011). З часу першого оприлюднення у 1994 році Daniel’ом Dargent’ом досвіду видалення шийки матки (trachelectomy, Dargent et al., 1994, 2000), онкологічні операції з метою збереження плідності жінок здійснювалися піхвовим або черевним доступом (Abu-Rustum and Sonoda, 2007; Cibula et al., 2009; Gien and Covens, 2010; Rob et al., 2011). Ми виконали радикальне черевне видалення шийки матки у 114 пацієнток від вересня 2002 року до грудня 2010 року (Nishio et al., 2009).
Попередні роботи показали, що при ранніх стадіях раку шийки матки онкологічні наслідки звичайної радикальної гістеректомії є подібними до наслідків радикального видалення лише шийки матки (Lanowska et al., 2011; Xu et al., 2011). Відомо, що після радикального піхвового видалення шийки матки (radical vaginal trachelectomy [RVT]) багато жінок вагітніють самостійно. Попередня робота на 5-річному досвіді з одного осередку показала кумулятивну частоту вагітностей у 52,8%, і допоміжних репродуктивних технологій (ДРТ) потребувала меншість цих пацієнток (Plante et al., 2011).
Матеріали і методи: були задокументовані жінки репродуктивного віку з раком шийки матки ранньої стадії, які бажали б зберегти свою плідність. Ми виконали радикальні черевні видалення шийок відповідно до передопераційних вимог, затверджених Institutional Review Board of Keio University School of Medicine (Registration no. 20030107). Всі пацієнтки були цілком інформовані щодо можливостей вибору радикального черевного видалення матки (hysterectomy) або лише шийки матки (trachelectomy). Оперативні критерії доповідалися нами раніше (Nishio et al., 2009). Було відібрано 114 пацієнток, яким здійснено радикальне черевне видалення шийки матки за 9 років між вереснем 2002 року та груднем 2010 року. Сімдесяти трьом (71,6%) пацієнткам перед трахелектомією здійснювалася конізація шийки матки з метою гістологічного підтвердження.
Під час радикальної черевної трахелектомії, подібно до стандартної радикальної гістеректомії, виконувалася розширена тазова лімфаденектомія з видаленням загальних клубових, передкрижових, внутрішніх/зовнішніх клубових, основних, обтураційних та пахвових вузлів. Маткові артерії з обох боків виділялися і зберігалися. Частина шийки висікалася разом із параметрієм та ~2 см піхвової стінки. Коли досягався й підтверджувався середопераційно (frozen-sections) стан вільного від пухлини краю, перед ушиванням піхвової кукси на рівні новоствореної шийки накладалися один чи два послідовних обвідних шва нейлоновими нитками (#0 Ethibond®, Ethicon, IL, USA).
Всі пацієнтки у післяопераційному періоді оглядалися перші 3 місяці щомісячно, наступні 6 місяців що 2 місяці, далі – раз у 3 місяці впродовж другого року і раз у 6 місяців впродовж 3 року. Зазвичай ми радили пацієнткам зачекати принаймні 6 місяців після операції, перш ніж намагатися завагітніти.
Допологове ведення не було однаковим, оскільки пацієнтки спостерігалися різними лікарями в нашому закладі чи в инших медичних осередках, і спосіб ведення обирався кожним лікарем окремо. За відсутності ускладнень (наприклад, кровотечі), використовувалися звичайні протоколи спостереження. При кожному відвідуванні лікаря робили піхвові ультразвукові обстеження довжини та вигляду новоствореної шийки (рисунок). Пацієнткам із вкороченими шийками, кровотечами або скороченнями матки призначався постільний режим та допіхвово ritodrine hydrochloride. Час розродження визначався лікарями, що спостерігали пацієнток; усім пацієнткам було здійснено негайний або плановий цісарський розтин.
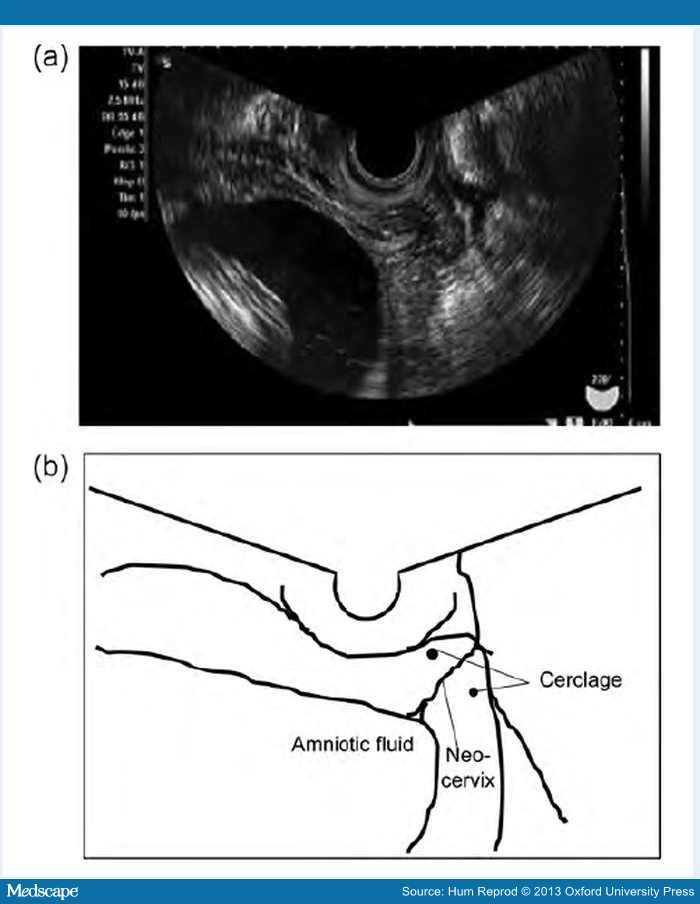
Результати. Середній вік пацієнток склав 33 роки (25–40 років), а середній час спостереження за пацієнтками – 33 місяці. 11 (12,1%) пацієнток після операції одержували променеве лікування або хіміотерапію внаслідок виявлених у лімфатичних вузлах метастазів. На час операції замужем була 51 (44,7%) пацієнтка. Ми визначили 69 пацієнток (60,5%), які воліли б вагітніти після операції, і частота вагітностей серед цих пацієнток склала 36,2% (25/69). На загал у 25 пацієнток очікували 31 вагітність, у 6 пацієнток було по 2 вагітності. Двадцятьом (64,5%) з 31 було виконано переноси IVF-зародків, і чотирьом із них – шляхом трансміометрального переносу. 1 пацієнтка була запліднена шляхом внутрішньоматкової інсемінації. У 4 пацієнток стався викидень у першому триместрі (12,9%, що дорівнює частоті в загальній популяції), у 1 пацієнтки – викидень у другому триместрі; 4 народили передчасно між 23 та 28 тижнями (у 24, 26, 27 та 27 тижнів). Сімнадцять жінок народили у третьому триместрі: 2 (11,8%) народили між 29 та 32 тижнями, 11 (64,7%) - між 32 та 37 тижнями і 4 (23,5%) народили у ≥37 тижнів вагітности.
Висновки. Радикальна черевна трахелектомія при порівнянні до радикальної піхвової трахелектомії показує відносно малу кількість пацієнток (36,2%), здатних завагітніти, причому лише 9 з них завагітніли самостійно, а 16 потребували ДРТ. Після радикальної піхвової трахелектомії Plante et al. (2011) доповідали про 70–79% пацієнток, які завагітніли самостійно.
Ми визнаємо переваги піхвового доступу. Проте з 2002 року обрали абдомінальний підхід, оскільки більшість онкологів-гінекологів в Японії мають досвід саме абдомінальних радикальних операцій, і цей підхід не потребує спеціальних навчань. Натомість, без досвіду чи спеціального навчання вагінальному доступу складно здійснювати піхвові операції.
Ми усвідомлюємо, що ~70% (17/25) пацієнток потребують допоміжних репродуктивних технологій, аби завагітніти.
У разі відповідного відбору пацієнток, передопераційного та післяопераційного консультування, радикальна черевна трахелектомія є перспективною з погляду збереження плідності операцією при раку шийки матки ранньої стадії. Пацієнтки до і після операції мають бути поінформовані щодо питань неплідности та положничих ризиків, включно з ризиками передчасного розриву плодових оболонок ти відповідних передчасних пологів.
Аутоімунні, неврологічні та венозні тромбоемболічні шкідливі наслідки імунізації дівчат чотиривалентною вакциною папіломавірусу людини у Данії та Швеції (Autoimmune, Neurological, and Venous Thromboembolic Adverse Events After Immunisation of Adolescent Girls With Quadrivalent Human Papillomavirus Vaccine in Denmark and Sweden)
Розміщено у Павутинні 22.10.13; джерело - Medscape Ob/Gyn&Women’s Health, http://www.medscape.com/viewarticle/812553?nlid=36503_904&src=wnl_edit_medp_obgy&spon=16 (за першоджерелом: British Medical Journal); автори: Lisen Arnheim-Dahlström, Björn Pasternak, Henrik Svanström, Pär Sparén, Anders Hviid; переклад Олексія Соловйова.
Мета: оцінити ризик серйозних побічних впливів щеплення дівчат чотиривалентною вакциною папіломавірусу людини (qHPV)
Дизайн: зареєстроване когортне дослідження у Данії та Швеції від жовтня 2006 до грудня 2010 рр. Учасники: 997 585 дівчат віком 10-17 років, з-посеред яких 296 826 одержали на загал 696 420 доз чотиривалентної вакцини папілома вірусу людини (qHPV)
Основні критерії оцінки: при звереннях до лікарні визначали випадки аутоімунних, неврологічних та венозних тромбоемболічних подій (усього 53 різних подій) впродовж 180 днів після кожної дози qHPV вакцини. Для подальшої оцінки визначалися лише такі подібні ускладнення, що зустрічалися щонайменше п’ять разів. Відносна частота розраховувалася із врахуванням віку, країни перебування, календарного року, країни народження, освіти, соціально-економічного стану, порівнювалися періоди до й після щеплення. Для наслідків із значно підвищеною відносною частотою ми розглядали три критерії в якости ознаки певності: аналіз ґрунтувався на 20 чи більше випадків (достовірність), відносна частота 3,0 й більше (сила доказів) та суттєве підвищення відносної частоти притаманних країні проявів (постійність). Додатково оцінювалося згрупування випадків у часі та очікувану відносну частоту для періоду від 181-го дня.
Результати: з 53 досліджених подій принаймні 29 були подібними, зустрічалися після щеплення не менше п’яти разів і тому були вивченими. Відносна частота для 20 з 23 аутоімунних випадків була не надто істотно підвищеною, щеплення qHPV вакциною було тісно пов’язаним із синдромом Бехчета (Behcet’s syndrome – хронічне аутоімунне захворювання, що проявляється афтозним стоматитом, ураженням слизових оболонок геніталій, очей й частим залученням у процес внутрішніх органів [плеврит, бронхопневмонія, міокардит, менінгоенцефаліт тощо]), хворобою Рейно (Raynaud’s disease – судинноспастичне захворювання, що представляє собою ангіотрофоневроз з переважним ушкодженням дрібних кінцевих артерій та артеріол) та діабетом І типу. Та кожне з цих трьох ускладнень відповідало лише одному з трьох попередньо визначених критеріїв певності. До того ж, характер розподілу в часі після вакцинації був випадковим для всіх трьох ускладнень, а відносна частота для цих ускладнень для періоду від 181 дня після щеплення була подібною до частоти у період первинного ризику. Відносна частота для п’яти неврологічних проявів була підвищена несуттєво і зворотно пов’язана з епілепсією (0,66; при довірчих межах у 95% від 0,54 до 0,80) та паралічем (відповідно, 0,56; 0,35 до 0,90). Для венозної тромбоемболії зв’язку зі щепленням qHPV вакцини знайдено не було (0,86; 0,55 до 1,36).
Висновки: це велике когортне дослідження не знайшло доказів, що підтверджували б наявність зв'язку між щепленням qHPV вакцини та аутоімунними, неврологічними чи венозними тромбоемболічними побічними ефектами. Хоча спочатку спостерігався зв'язок трьох аутоімунних проявів, подальша оцінка визнала його слабким і не пов’язаним у часі зі щепленнями. Крім того, ці знахідки потребують тлумачення на підставі різнобічної оцінки наслідків.
Викликані пологи пов'язані з підвищеним ризиком аутизму (Induced Labor Linked to Increased Risk for Autism)
Розміщено у Павутинні 14.08.13; джерело - http://www.medscape.com/viewarticle/809448?nlid=32632_1561&src=wnl_edit_medn_obgy&spon=16 (за першоджерелом: JAMA Pediatr. Оприлюднено у Павутинні 12.08.13. Тези) авторка: Deborah Brauser; переклад Олексія Соловйова.
Останні дослідження припускають, що викликані пологи та/або стимуляція пологів можуть бути пов’язаними із підвищеним ризиком аутистичних розладів (autism spectrum disorder, ASD) у дітей. Проте, науковці поспішають звернути увагу на потребу додаткових досліджень перед висловленням висновків щодо причин цього явища.
Ретроспективне вивчення понад 625 000 народжених живими показало, що серед дітей, матерям яких здійснювали стимуляцію пологів або викликали пологи, на 23% частіше зустрічаються аутистичні розлади, ніж у дітей, матерям яких не викликали пологи й не стимулювали їх. На додаток, такий зв'язок був вагомішим для хлопчиків.
„Ми сподіваємося, це допомагатиме дискусіям щодо чинників довкілля, які можуть сприяти розвиткові аутизму чи аутистичних розладів,” – сказав провідний автор Simon G. Gregory, PhD, професор з Duke Institute of Molecular Physiology у Duke University Medical Centerу 4 Durham, North Carolina. „Це – складні розлади, що можуть спричинятися поєднанням генів та довкілля. І те, що ми розглянули, є чинником довкілля, який збільшує ризик, незалежно від того, знаходиться він на верхівці генетичної схильности чи ні”, - заявив д-р Gregory. „При всіх цих хворобах важливо дістатися причин.”
Науковці відзначають, що „це перше широкомасштабне дослідження, адресоване зв’язку між аутизмом та викликанням/стимуляцією пологів.” Проте, вони застерігають, що „потрібні подальші дослідження для відмежування инших можливих тлумачень такого зв’язку”, включаючи попередній перебіг вагітности та події, що передували викликанню/стимуляції пологів, також окремих застосованих препаратів та їх доз. Дослідження вперше було оприлюднено online12 серпня у JAMA Pediatrics.
Чинники ризику довкілля
Науковці повідомляють, що у США аутистичні розлади мають близько 1 дитини з кожних 88. Попередні дослідження вивчали генетичні та довкільні чинники, що могли би впливати на розвиток аутистичних розладів, і провідною метою була оцінка можливого зв’язку з викликанням та/або стимуляцією пологів. Викликанням пологів є „збудження маткових скорочень до появи мимовільних пологів”, а стимуляція – це „збільшення сили, тривалости або частоти маткових скорочень”.
Науковці оцінили зв'язок даних 625 042 народжень живими від 1990 до 1998 років зі шкільними звітами від 2007 до 2008 років згідно Повних Записів Пологів Північної Кароліни (the North Carolina Detailed Birth Record) та баз даних Освітнього Дослідження (Education Research databases). Посеред цих дітей 5 500 мали документовані виняткові ознаки аутизму (1,3% усіх хлопчиків та 0,4% усіх дівчаток).
„Ми розглянули цю популяцію, аналізуючи традиційні чинники ризику, що були визначені причетними до розвитку аутизму від народження,” – пояснив д-р Gregory.  „Далі ми відчули необхідність бурити глибше, аби перевірити, чи існує істотний зв'язок цих чинників із викликанням та стимуляцією пологів,” – додав він.
„Далі ми відчули необхідність бурити глибше, аби перевірити, чи існує істотний зв'язок цих чинників із викликанням та стимуляцією пологів,” – додав він.
Результати перевірки лише хлопчиків показали, що діти матерів, яким викликали та стимулювали пологи, мали значно вищу ймовірність діагностики аутизму, ніж діти матерів, які не зазнали викликання чи стимуляції пологів (відношення ймовірностей [odds ratio, OR], 1,23; довірчі межі [confidence interval, CI] 95%, 1,02 – 1,47). Порівняно з категорією „ані викликання, ані стимуляції”, групи лише викликання та лише стимуляції мали відношення ймовірностей, відповідно, 1,10 та 1,15. До того ж, „введення додаткових груп можливих причин, пов’язаних із соціально-економічним станом, материнським здоров’ям, перебігом вагітности не впливали незалежно на очікувані відношення ймовірностей,” – повідомили дослідники.
Немає встановленої причини чи дії
„Одним з можливих пояснень зв’язку аутистичних розладів та викликання/стимуляції пологів є вплив екзогенного окситоцину,” – пишуть науковці, зважаючи на те, що від 50% до 70% жінок, яким викликали пологи, одержували саме цей препарат. І минуле дослідження говорить про його вплив на розвиток аутистичних розладів.
Подальший аналіз показав відношення ймовірностей аутизму 1,25 для дістресу плода під час пологів, 1,22 для меконія та 1,25 для народження до 34 тижнів вагітности включно у порівнянні до, відповідно, відсутности дістресу плода й меконія та вчасного народження. Порівняно з матерями без цукриці (diabetes mellitus), у тих, хто мав її, відношення ймовірностей мати дітей з аутизмом на 23% вище.
Коли розподілили дані за статтю, знайшли, що у хлопчиків, матері яких підлягали одночасно викликанню та стимуляції пологів, відношення ймовірностей мати аутизм було на 35% вищим, і на 18% вищим у хлопчиків, матері яких одержували лише стимуляцію пологів, ніж у тих хлопчиків, матері яких не підлягали ані викликанню, ані стимуляції пологів. „На противагу, у дівчаток суттєвого підвищення ризику внаслідок викликання та стимуляції пологів не було. Головним чином, це трапляється у хлопчиків,” – пояснив д-р Gregory. Проте, зауважив він, у групі лише стимуляції дівчатка мали на 18% вищу ймовірність набути аутизм, а хлопчики – на 15% вищу ймовірність.
Хоча було показано істотні загальні зв’язки, дослідники підкреслюють, що причинної обумовлености наразі не визначено. „Наших результатів недостатньо для висновків щодо змін типових підходів для викликання чи стимуляції пологів; наші результати вказують на потребу додаткових досліджень”.
„Ми є дуже, дуже обережними, аби не сказати, що ми визначили причину чи дію. Це питання здоров’я матері та здоров’я внутрішньоутробної дитини, і обставини вимагають від лікаря вирішувати, слід викликати та стимулювати пологи чи може бути застосована лише стимуляція,” – додав д-р Gregory. „Все ж, ми не хочемо, аби мами турбувалися і просили у час пологів: «Не викликайте пологі, бо це може спричинити аутизм». Негативні наслідки не викликання пологів можуть значно перебільшити ризики аутизму.”
Це дослідження було фінансовано безвідплатним коштом Аґенції Захисту Довкілля Сполучених Штатів (the United States Environmental Protection Agency). Автори дослідження заявляють про відсутність відповідної фінансової зацікавлености.
Додатково до попередньо наведеного матеріалу Оприлюднені у лютому 2013 в Журналі Американського Медичного Товариства (the Journal of the American Medical Association (http://bit.ly/X5SZK5- JAMA. 2013;309(6):570-577. doi:10.1001/jama.2012.155925) результати ще одного дослідження показали, що у вагітних жінок, які вживають фолієву кислоту, не лише зменшуються ризики вад розвитку органів нервової трубки дітей, а й на 40% знижується ризик мати дитину з аутистичними розладами. Дослідники визначили, що найкращим періодом для вживання фолієвої кислоти є час від чотирьох тижнів перед заплідненням до восьми тижнів після запліднення. Стаття називається „Зв'язок між материнським уживанням фолієвої кислоти та аутистичними розладами у дітей” (Association Between Maternal Use of Folic Acid Supplements and Risk of Autism Spectrum Disorders in Children) і розміщена в Павутинні у повному вільному доступі за е-адресою http://jama.jamanetwork.com/article.aspx?articleid=1570279, відповідно, всі бажаючі можуть для ретельного ознайомлення завантажити її безоплатно.
Запобігання перинатальній смертности та перинатальним ускладненням через використання низьких доз аспірину: мета-аналіз (Prevention of perinatal death and adverse perinatal outcome using low-dose aspirin: a meta-analysis)
Розміщено у Павутинні 22.04.13; джерело - http://onlinelibrary.wiley.com/doi/10.1002/uog.12421/abstract , Ultrasound in Obstetrics&Gynecology, Volume 41, Issue 5, pages 491-499, May 2013; автори: S. Roberge,K. H. Nicolaides, S. Demers, P. Villa, E. Bujold; переклад Олексія Соловйова.
Мета: порівняти вплив низьких доз аспірину від раннього чи пізнішого віку вагітности на ризик перинатальної смертности та перинатальних ускладнень. Методи: було досліджено бази даних (EMBASE, PubMed, the Cochrane Central Register of Controlled Trials (CENTRAL) and Web of Science) ключовими словами, дотичними аспірину та вагітності. Оглянуто лише випадковісні перевірені дослідження оцінки запобіжного використання низьких доз аспірину (50–150 мг/день) впродовж вагітности. Первинні наслідки поєднували смерті плодів та новонароджених. Було порівняно сукупні відносні ризики (ВР) з довірчими межами (ДМ) у 95% щодо віку вагітности призначення низьких доз аспірину (≤ 16 тиж. проти > 16 тиж. вагітности). Наслідки: В аналіз було включено 8377 цитат, 42 дослідження (27 222 жінки). Мірилом включення були чинники ризику прееклямпсії: відсутність попередніх пологів, багатоплодова вагітність, хронічна гіпертензія, серцево-судинні чи ендокринні хвороби, попередні гіпертензія під час вагітности або затримка росту плода, та/або аномальні допплерівські показчики маткових артерій. Після порівняння з контролем визначено, що ранній початок вживання низьких доз аспірину (≤ 16 тиж.) був пов'язаний із суттєвішим зменшенням, ніж пізніший початок (>16 тиж.), перинатальної смертности (ВР=0,41 (95% ДМ, 0,19-0,92), проти ВР=0,93 (95% ДМ, 0,73-1,19), , P = 0,02), прееклямпсії (ВР = 0,47 (95% ДМ, 0,36–0,62) проти ВР=0,78 (95% ДМ, 0,61–0,99), P < 0,01), тяжкої прееклямпсії (ВР = 0,18 (95% ДМ, 0,08–0,41) проти ВР=0,65 (95% ДМ, 0,40–1,07), P < 0,01), затримки росту плода (ВР= 0,46 (95% ДМ, 0,33–0,64) проти 0,98 (95% ДМ, 0,88–1,08), P < 0,001) та передчасних пологів (ВР= 0,35 (95% ДМ, 0,22–0,57) проти 0,90 (95% ДМ, 0,83–0,97), P < 0,001).
Висновки: вживання низьких доз аспірину, розпочате ≤ 16 тижнів вагітности, пов'язане із суттєвішим зменшенням перинатальної смертности та инших небажаних перинатальних наслідків, ніж початок уживання низьких доз аспірину >16 тижнів. Copyright © 2013 ISUOG. Published by John Wiley & Sons Ltd.
Нова ознака допомагає визначити ризик прееклямпсії під час вагітности (Novel marker helps identify preeclampsia risk in pregnancy)
Розміщено у Павутинні 07.03.13; джерело - http://www.eurekalert.org/pub_releases/2013-03/acoc-nmh030613.php , автор: Beth Casteel, American College of Cardiology; San Francisco, California; переклад Олексія Соловйова.
Вимірювання відносних змін у кількості підшкірних капілярів є точнішим провісником ймовірности розвитку прееклямпсії. Вагітні жінки зі зменшеною кількістю підшкірних капілярів під час вагітности можуть мати підвищений ризик прееклямпсії, було повідомлено дослідниками на 62-й Щорічній Науковій Сесії Американського Товариства Кардіології (American College of Cardiology's 62nd Annual Scientific Session). Дослідники кажуть, що спостереження за такими змінами дрібних судин у ранніх термінах вагітности можуть дозволити вжити медичні заходи задовго до появи ознак цього небезпечного для життя ускладнення.
Дослідження, здійснене англійськими фахівцями, включило оцінку дрібних судин на різних ділянках 305 жінок від ранньої вагітности впродовж її перебігу з метою пошуку провісників жінок із підвищеним ризиком розвитку прееклямпсії. Це дослідження стало продовженням попереднього від 2001 р., коли та сама група дослідників вивчала жінок із визначеною прееклямпсією у пізніх термінах вагітности. При цьому дослідженні визначено, що жінки з розвитком прееклямпсії навіть до 20 тижнів вагітности мали суттєво меншу кількість капілярів порівнянно з очікуваною кількістю у тих, хто не мав прееклямпсії. Ці дані показують, що використання таких новітніх і простих вимірювань, схоже, виявляють 87% жінок, схильних до розвитку прееклямпсії, і є покращенням просівних проб, які використовуються тепер. Повторні такі вимірювання впродовж вагітности у 27 тиж. і пізніше показали меншу точність (75%).
"Ми знайшли, що передбачувальна цінність вимірювання [відносних] змін значно випереджає точність передбачення за допомогою [допплерівського дослідження маткових артерій], яке використовується зараз," - сказав Tarek Antonios, лікар з St. George's, University of London, провідний дослідник групи. "Якщо результати дослідження підтвердяться у більшій групі, ця техніка зможе змінити клінічну практику й використовуватиметься як новітній шлях до передбачення прееклямпсії, таким чином більш завчасно можна буде надати медичну допомогу і запобігти тисячам смертей жінок та сотням тисяч смертей малюків внаслідок цієї хвороби."
Прееклямпсія характеризується стрімким зростанням кров'яного тиску, виділенням білку через сечу та набряком ніг після 20 тиж. вагітности. Наразі точна причина прееклямпсії не зовсім зрозуміла, проте накопичуються докази щодо поширених аномалій дрібних судин, мікроциркуляції, що передують прееклямпсії. Коли капіляри закриті або зменшені у своїй кількості, порушується звичайний кровоплин і тканини тіла страждають від браку кисню. Брак кисню (чи hypoxia) вважають запуском порушень, що спричиняють прееклямпсію.
Прееклямпсія вражає до 7% усіх вагітностей. Вона також є другою найпоширенішою причиною смерти впродовж вагітности після ускладнень в пологах. Цей стан ушкоджує судини тіла і, нелікований, підвищує ймовірність розвитку еклямпсії, що грецькою означає спалахи світла, оскільки з'являється раптово. Еклямпсія може спричиняти небезпечні греці (апоплексичні удари), параліч та ушкодження багатьох органів. До того ж, прееклямпсія може припиняти кровопостачання плоду та спричиняти передчасне розродження або навіть смерть. Д-р Antonios каже, що багато жінок у країнах, які розвиваються, гинуть від цього стану невдовзі після його діагностики внаслідок неможливости надати відповідну медичну допомогу.
Тепер для визначення жінок із підвищеним ризиком прееклямпсії користуються допплером маткових артерій, вивчаючи в них матковий кровоплин. Проте, д-р Antonios каже, що цей спосіб має точність лише 50%. У цьому дослідженні лікарі вимірювали щільність шкірних капілярів згідно добре спланованому протоколу під час п'яти послідовних, заздалегідь визначених відвідувань 322 жінок европейського походження, з яких 305 особам було здійснено повне обстеження. "Ми знайшли, що вивчення мікроциркуляції й вимірювання змін у капілярах може передбачити прееклямпсію точніше, і це є вражаючою новиною," - сказав д-р Antonios. "Така оцінка є цілком неінвазивною, безболісною, триває лише 20 хвилин, доки пацієнтка зручно сидить, розмістивши свої долоні під спеціально спроектованим мікроскопом." Він додав, що поєднання новітнього підходу з допплерометрією показника поштовху (pulsatility index) маткових артерій підвищить точність передбачення.
Чинниками підвищеного ризику прееклямпсії є попередня прееклямпсія чи хронічна гіпертензія в анамнезі, підвищені показники поштовху при допплерометрії маткових артерій, але найкращим провісником прееклямпсії була капілярна розрідженість у 27-32 тижні. Инші відомі чинники ризику прееклямпсії включають: вік понад 40 років, першу вагітність, багатоплодову вагітність, ожиріння, цукрицю (diabetes mellitus) або хронічні хвороби нирок, прееклямпсію в родинному анамнезі.
Д-р Antonios сказав, що для підтвердження одержаних попередніх результатів потрібно ще більше дослідження із залученням у нього різноманітніших жінок.
попередні тези
(для виклику тексту тисніть на назви потрібних тез) цей підрозділ розпочато 10.08.12 - далі, по мірі додавання нових тез, попередні переміщатимуться до цього стовпчика:
Pablo Pineda - перший в Европі вчитель із синдромом Down'a (Europas erster Lehrer mit Downsyndrom)  Пабло Пінеда (Pablo Pineda) - іспанець, народився у 1974 р., живе у Малазі (Málaga), працює у міському уряді, є першою в Европі людиною з синдромом Дауна, яка здобула вищу освіту. До речи, в Іспанії 85% дітей зсиндромом Дауна навчаються у звичайних школах... більше даних тут
Пабло Пінеда (Pablo Pineda) - іспанець, народився у 1974 р., живе у Малазі (Málaga), працює у міському уряді, є першою в Европі людиною з синдромом Дауна, яка здобула вищу освіту. До речи, в Іспанії 85% дітей зсиндромом Дауна навчаються у звичайних школах... більше даних тут
Для двієнь немає переваг від планового цісарського розтину (No Benefit of Planned Cesarian Section for Twins) Розміщено у Павутинні 15.02.13; джерело - http://www.medscape.com/viewarticle/779418?nlid=28589_361&src=wnl_edit_medn_obgy&uac=171030SR&spon=16 , автор: Laird Harrison, Medscape Medical News від 33-го щорічного засідання Товариства Материнсько-Плодової Медицини (Society for Maternal-Fetal Medicine (SMFM) 33rd Annual Meeting; February 11 - 16, 2013; San Francisco, California); переклад Олексія Соловйова... більше даних тут
Нове ДНК дослідження для пошуку синдрому Down'a є дієвим та ощадливим (New Down Syndrome DNA Test Effective and Economical) Розміщено у Павутинні 01.02.13; джерело - http://www.medscape.com/viewarticle/778673?nlid=28043_1048&src=wnl_edit_dail , автор: Karin Hede, Medscape Medical News; переклад Олексія Соловйова... більше даних тут
Чи може аспірін запобігти прееклямпсії у жінок з високим ризиком? (Can Aspirin Prevent Preeclampsia in High-Risk Women?) Розміщено у Павутинні 15.11.12; джерело - http://www.medscape.com/viewarticle/774567?src=mpnews&spon=16 , автор: Will Boggs, NEW YORK (Reuters Health); переклад Олексія Соловйова... більше даних тут
Синтетичні стероїди не зменшують частоти передчасних пологів у жінок, які ще не народжували, із вкороченою шийкою матки (Synthetic Steroid Doesn't Hold off Preterm Birth in Primiparas With Short Cervix) Розміщено у Павутинні 03.10.12; джерело - http://www.medscape.com/viewarticle/772067?src=nldne , автор: Gabriel Miller, NEW YORK (Reuters Health); переклад Олексія Соловйова.... більше даних тут.
Ендоскопія під час вагітности: ризики та безпека (Endoscopy in Pregnancy: Risks and Safety) Розміщено у Павутинні 21.08.12; джерело - http://www.medscape.com/viewarticle/769322?src=mp , автор: д-р David Johnson, Eastern Virginia Medical School in Norfolk, Virginia, USA); переклад Андрія Головатенка та Олексія Соловйова... більше даних тут.
Лікування раку під час вагітности можливе (Cancer Treatment During Pregnancy Feasible) The Lancet Oncology, Early Online Publication / August 16, 2012 ... більше даних тут.
Передчасне народження: піхвове при головному передлежанні так само добре, як і цісарським розтином (Preterm Birth: Vaginal as Good as Cesarean in Vertex) Am J Obstet Gynecol. August 8, 2012 ... більше тут

